Im menschlichen Körper existiert ein komplexes „Uhrwerk der Sexualhormone“, das nicht nur die Ausprägung der weiblichen und männlichen Geschlechtsmerkmale wie Vagina, Ovarien und Brust bzw. Penis und Hoden steuert, sondern auch deren Funktion im Rahmen von Sexualität und Fortpflanzung. Schwankungen im Gleichgewicht der Sexualhormone sind dabei normal: Teilweise variieren die Hormonkonzentrationen abhängig von der Tageszeit oder nehmen sogar im Zuge des Alterungsprozesses dauerhaft ab. Und der weibliche Zyklus – die Voraussetzung für die menschliche Fortpflanzung – wäre ohne wiederkehrende Peaks und abfallende Spiegel der Sexualhormone gar nicht möglich. Im Gegensatz zu diesen normalen Schwankungen kann das Uhrwerk der Sexualhormone jedoch so außer Takt geraten, dass ernstzunehmende Beschwerden die Folge sind.
Die Funktion der Sexualhormone
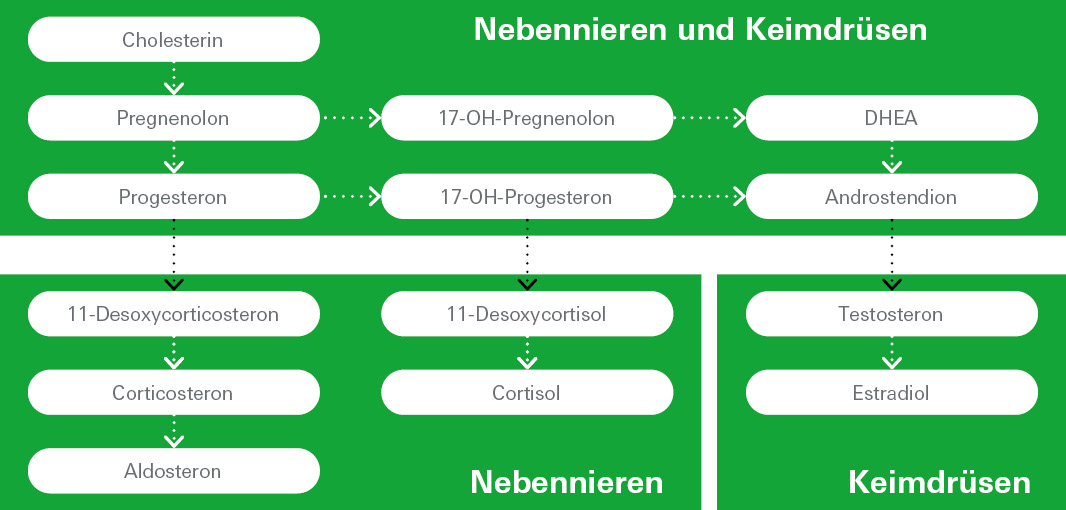
Das wichtigste männliche Sexualhormon (Androgen) ist Testosteron – ein Steroidhormon, das über mehrere Zwischenstufen aus Cholesterin gebildet wird (siehe Abb. 1) – bei Männern in erster Linie in den Hoden. Es sorgt nicht nur für die Ausbildung der männlichen Geschlechtsmerkmale während der Pubertät und prägt das Sexualverhalten, sondern ist auch essenziell für gesunde Knochen, regt die Proteinbiosynthese an und fördert den Aufbau der Muskelmasse. Diese geschlechtsunspezifischen Wirkungen entfaltet Testosteron auch im weiblichen Körper, wo es in den Ovarien produziert wird – allerdings in deutlich geringerer Menge als bei Männern. Etwa 2 % des gesamten Testosterons liegen in bioverfügbarer Form vor und zirkulieren bei beiden Geschlechtern im Blut – entweder frei oder an das Protein Albumin gebunden. Der Großteil des Hormons ist jedoch durch starke Bindung an SHBG (Sexualhormon bindendes Globulin) inaktiv.
Die direkte Vorstufe in der Bildung von Testosteron ist das Androgen Androstendion, dessen Konzentration tageszeitabhängigen Schwankungen unterliegt. Wie Testosteron wird es bei sowohl bei Männern als auch bei Frauen in den Keimdrüsen hergestellt und spielt eine wichtige Rolle bei der Bildung der unterschiedlichen Estrogene, der weiblichen Sexualhormone.
Gemeinsam mit den Gestagenen sind im Frauenkörper die Estrogene von zentraler Bedeutung, insbesondere Estradiol. Dieses wird auf Basis von Testosteron als Vorstufe hauptsächlich in den Ovarien produziert (siehe Abb. 1). Estradiol ist essenziell für die Ausdifferenzierung der weiblichen Geschlechtsorgane während der Pubertät und reguliert bei geschlechtsreifen Frauen den Menstruationszyklus: Eine seiner Hauptaufgaben ist die Auslösung des Eisprungs, was sich in charakteristischen Konzentrationsschwankungen im Verlauf des Zyklus widerspiegelt. Darüber hinaus ist das Hormon entscheidend für die Knochengesundheit (lesen Sie dazu auch den Blogartikel zu Knochenstoffwechselerkrankungen!) und hat unzählige weitere Wirkorte wie Gehirn, Blutgefäße, Haut und Haare. Auch im männlichen Körper ist Estradiol mit seinen geschlechtsunspezifischen Effekten präsent und spielt im Gleichgewicht mit Testosteron auch für die Sexualfunktion eine gewisse Rolle.
Progesteron ist ein Gestagen (Gelbkörperhormon) und wird bei Frauen vor allem in der zweiten Zyklushälfte produziert. Es hilft, den weiblichen Körper auf eine mögliche Schwangerschaft vorzubereiten und diese aufrechtzuerhalten, indem es im Zusammenspiel mit Estradiol beispielsweise die Gebärmutterschleimhaut für die Einnistung eines Embryos auf- und umbaut. Tritt keine Schwangerschaft ein, führt der Abfall des Progesteronspiegels zur Menstruation. Progesteron wird bei beiden Geschlechtern nicht nur in den Keimdrüsen, sondern auch in der Nebennierenrinde gebildet (siehe Abb. 1) und dort mittels verschiedener Hydroxylasen zu 17-OH-Progesteron bzw. über Zwischenstufen zu Corticoidhormonen wie Cortisol und Aldosteron umgewandelt. Die spezifischen Funktionen von Progesteron im männlichen Körper sind noch nicht geklärt.
Im Gegensatz zu Androgenen, Estrogenen und Gestagenen gehört das „Stillhormon“ Prolaktin nicht zu den Steroidhormonen, sondern zu den Proteinen. Es ist jedoch stark mit den Sexualhormonen assoziiert und unterstützt die Diagnostik von Störungen in deren Gleichgewicht. 1, 2 Seine Synthese erfolgt im Hypophysenvorderlappen, mir stark erhöhter Ausschüttung während einer Schwangerschaft und den ersten Monaten nach der Geburt. Hauptsächlich stimuliert es die Milchproduktion in der weiblichen Brust und hemmt gleichzeitig den Eintritt einer erneuten Schwangerschaft während der Stillzeit.
Störungen im Gleichgewicht der Sexualhormone
Störungen in diesem feinen „Uhrwerk der Sexualhormone“ treten relativ häufig auf und können unter anderem folgende Beschwerden verursachen:
- Pubertätsstörungen – etwa einen deutlich verfrühten oder verspäteten Beginn der Pubertät 3
- Hypogonadismus (Unterfunktion der Keimdrüsen) 4: Bei Männern äußert sich dieser vor allem durch Feminisierung des Körpers infolge einer zu niedrigen Testosteronproduktion, bei Frauen durch das Ausbleiben der Menstruation (Amenorrhoe). Bei beiden Geschlechtern sind sowohl die Sexualfunktion wie auch die Fertilität beeinträchtigt, zugleich ist das Osteoporoserisiko deutlich erhöht.
- Hyperandrogenismus (Androgenüberschuss): Ein typisches Beispiel ist das polyzystische Ovarialsyndrom (PCOS) bei Frauen. 5 Aufgrund erhöhter Androgenspiegel im Blut zeigen Patientinnen zumeist eine Vermännlichung sowie Zyklusstörungen. Das PCOS zählt zu den häufigsten endokrinen Störungen bei Frauen im gebärfähigen Alter und ist oft mit Unfruchtbarkeit assoziiert.
- Störungen wie das AGS (adrenogenitale Syndrom) 6: Ein Enzymdefekt derjenigen Hydroxylase, die den Weg von Progesteron bzw. 17-OH-Progesteron zu Cortisol und auch Aldosteron ebnet, führt zu einem Cortisolmangel. Durch den Versuch des Körpers, diesen zu kompensieren, kommt es zu erhöhten 17-OH-Progesteron-Konzentrationen und einem Hyperandrogenismus.
Patientinnen und Patienten leiden unter den Symptomen dieser endokrinen Störungen zumeist nicht nur körperlich, sondern auch psychisch. Bleibt zusätzlich ein Kinderwunsch im Erwachsenenalter durch eingeschränkte Fertilität unerfüllt, belastet dies betroffene Paare in besonderer Weise. Das zugrundeliegende hormonelle Ungleichgewicht ist in der Regel jedoch gut behandelbar – vorausgesetzt, es erfolgt eine frühzeitige, zielgerichtete und umfassende Diagnostik. Diese fußt auf der sorgfältigen Beurteilung des klinischen Bildes in Kombination mit labordiagnostischen Tests, mit denen die Spiegel der unterschiedlichen Sexualhormone ermittelt werden können, um so bestehende Dysbalancen im Hormonhaushalt aufzudecken (siehe Abb. 2).
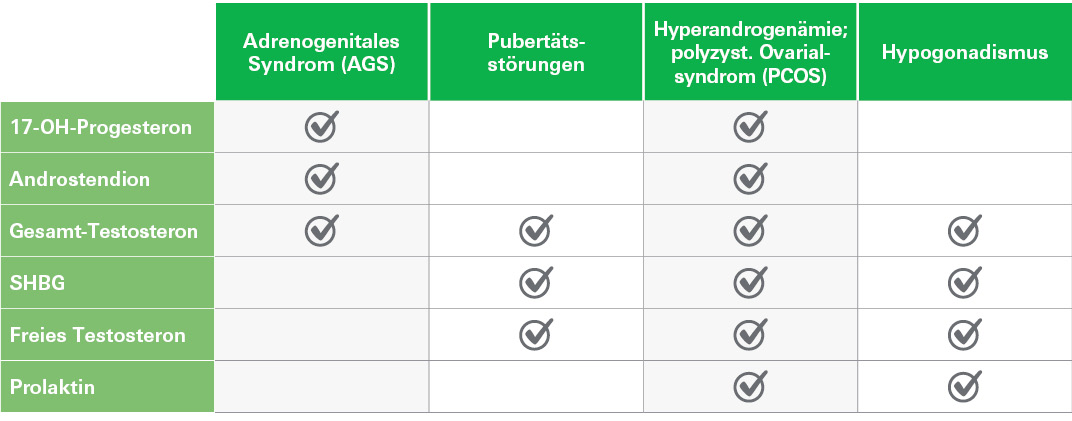
Assays, um Störungen des Gleichgewichts der Sexualhormone nachzuweisen
Endokrin bedingte Störungen des Gleichgewichts der Sexualhormone lassen sich dank qualitativ hochwertiger Diagnostik-Testsysteme – etwa aus der stetig wachsenden Palette an Chemilumineszenz-Assays von EUROIMMUN und IDS – zuverlässig identifizieren und bewerten (siehe Abb. 2):
- IDS Free Testosterone
- IDS Total Testosterone
- IDS SHBG
- IDS Androstenedione
- IDS 17-OH Progesterone
- IDS Prolactin
Die Assays lassen sich auf derselben Plattform vollautomatisch abarbeiten – ein einziges Probenröhrchen genügt dabei für mehrere Hormonbestimmungen, wodurch der Blutabnahmeaufwand reduziert wird. Innerhalb kurzer Zeit stehen zuverlässige und präzise Ergebnisse zur Verfügung, die medizinische Fachkräfte bei der Auswahl einer geeigneten Therapie bedeutend unterstützen.
Neugierig geworden? Entdecken Sie unsere Panels und Parameter für die Endokrinologie und finden Sie mehr zum Thema Diagnostik in diesem Fachgebiet heraus! Bei näherem Interesse an weiteren endokrinen Störungen lesen Sie doch einfach die übrigen Blogartikel aus dieser Serie zu den Themen Wachstumsstörungen, Knochenstoffwechselerkrankungen und endokrine Hypertonie!
Referenzen:
1. Fahie-Wilson M, Smith TP. Determination of prolactin: the macroprolactin problem. Best Pract Res Clin Endocrinol Metab 27(5):725 – 742 (2013).
2. David G, et al. Evaluation of the analytic performance and macroprolactin sensitivity of a new prolactin immunoassay. Ann Endocrinol (Paris) 86(2): 101677 (2025).
3. Latronico AC, et al. Causes, diagnosis, and treatment of central precocious puberty. Lancet Diabetes Endocrinol 4(3): 265 – 274 (2016).
4. Khera M, et al. Adult-Onset Hypogonadism. Mayo Clin Proc 91(7):908 – 926 (2016).
5. Joham AE, et al. Polycystic ovary syndrome. Lancet Diabetes Endocrinol 10(9):668 – 680 (2022).
6. Speiser PW, et al. Congenital adrenal hyperplasia due to steroid 21-hydroxylase deficiency: an Endocrine Society clinical practice guideline. J Clin Endocrinol Metab 95(9):4133 – 4160 (2010).

